La hiérarchie des contrôles des risques en dentisterie
Comment mettre en œuvre les méthodes de confinement et de contrôle des risques cliniques
Ces dernières années, la dentisterie a connu des changements majeurs : l’évolution technologique rapide des matériaux et des équipements, la numérisation des procédés, une nouvelle prise de conscience du patient, plus attentif aux résultats et aux coûts, et un intérêt croissant pour la prévention et l’esthétique. Il apparaît tout de suite évident que, dans ces conditions et dans un contexte post-pandémique, il est important de prêter attention à la question du risque infectieux. Il est devenu nécessaire de mettre en œuvre des actions de surveillance, d’interception et de contrôle des différentes situations de risque clinique afin de prévenir la survenue d’événements indésirables et, s’ils se sont déjà produits, de reconnaître et d’éliminer les procédures à risque. La gestion des risques consiste à analyser les sources de ces événements indésirables, à les classer, à vérifier si le risque associé est acceptable ou pas et, dans ce dernier cas, à identifier des actions pour l’éliminer ou le réduire. Dans ce contexte, il peut être utile de garder à l’esprit la hiérarchie des contrôles des risques, un système utilisé pour minimiser ouéliminerl’exposition aux risques.
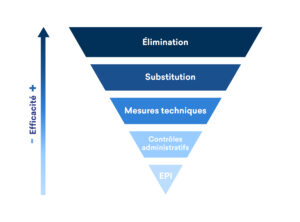
La hiérarchie de la lutte contre les infections commence par les deux méthodes les plus efficaces, à savoir l’élimination des risques et la substitution, qui remplace les facteurs de risque potentiels par des pratiques moins susceptibles de provoquer une infection. En troisième position, on trouve les contrôles techniques, c’est-à-dire les instruments mécaniques qui permettent d’isoler le danger des personnes. L’étape suivante de la hiérarchie est la mise en œuvre de contrôles administratifs afin de protéger l’individu lorsque le risque ne peut être supprimé. Les Équipements de Protection Individuelle (EPI) constituent le dernier niveau de défense dans la hiérarchie et nécessitent que les étapes précédentes soient en acte pour être le plus efficace possible. Une étude de 2017 a révélé que, dans les cliniques dentaires, en raison de la production élevée de bioaérosols, les travailleurs sont exposés à un risque élevé de contracter des maladies infectieuses. De plus, précisément pour cette raison, la propagation de l’infection croisée est également facile. Pour préserver la sécurité des médecins, de leurs familles et des patients, voici quelques moyens simples de mettre en pratique la hiérarchie des contrôles des risques :
- Élimination
L’élimination consiste à supprimer le danger. Un exemple probant est le cas d’un patient qui téléphone au cabinet dentaire pour prévenir qu’il est malade et sa visite est reportée jusqu’à ce qu’il se sente mieux.
2. Substitution
Cependant, l’élimination n’est pas toujours une option viable. Une alternative valable peut être la substitution par une solution plus sûre. Vu que chaque patient doit être considéré comme potentiellement infecté, certaines substitutions peuvent réduire le risque d’exposition tout en aidant le patient. L’utilisation de protocoles très peu invasifs pour réduire la production d’éclaboussures, de pulvérisations et d’aérosols est une bonne option. Parmi les instruments qui permettent la mise en œuvre de protocoles peu invasifs, citons la canule chirurgicale, qui peut réduire jusqu’à 90 % la production d’aérosols, et les digues dentaires, qui créent une barrière efficace entre la zone à traiter et le reste de la bouche, limitant ainsi la contamination par les bactéries présentes dans la cavité buccale.
3. Mesures techniques
Les mesures techniques consistent à utiliser des systèmes de barrières pour isoler le danger des personnes. Dans le monde de la dentisterie, l’on utilise de nombreux dispositifs qui peuvent relever du troisième niveau de la hiérarchie des contrôles, notamment les conteneurs à objets tranchants, les dispositifs qui éliminent la possibilité de piqûres d’aiguilles et les bacs à ultrasons qui réduisent la charge bactérienne sur les instruments par rapport au frottement manuel des instruments tranchants. Tous ces dispositifs ont été développés pour réduire la possibilité d’exposition aux agents pathogènes.
Un autre exemple de mesure technique est l’utilisation de systèmes de ventilation dans le cabinet, qui purifient l’air extérieur en filtrant les microbes et évacuent l’air utilisé par un conduit d’évacuation séparé. La plupart des procédures dentaires essentielles produisent des aérosols, des éclaboussures ou des pulvérisations contaminés. Il est donc crucial de contrôler et de contenir ces fluides avant qu’ils n’atteignent les patients et ne commencent à se propager dans l’air.
4. Contrôles administratifs
Les contrôles administratifs, également appelés contrôles des pratiques professionnelles, sont des mesures dictées par l’employeur, c’est-à-dire des politiques et des procédures qui modifient la façon dont l’équipe dentaire travaille afin de réduire ou d’éviter l’exposition aux risques. Par exemple, si vous disposez d’une canule et s’il est recommandé de l’utiliser lors de procédures qui comportent la production d’éclaboussures ou d’aérosols, le contrôle des pratiques professionnelles consiste à vérifier précisément que vous l’utilisez effectivement. En revanche, disposer d’un conteneur pour les objets tranchants mais jeter une aiguille à la poubelle est un exemple de mise en œuvre de mesures techniques, mais pas de contrôles adéquats des pratiques professionnelles.
Les procédures opérationnelles standard sont utiles pour garantir la mise en œuvre des contrôles des pratiques professionnelles. Les premières peuvent en effet aider les employés à visualiser et à comprendre rapidement les processus des tâches, même dans les procédures compliquées, éliminant ainsi les questions répétitives. La mise en place de systèmes et de bonnes pratiques peut également encourager la responsabilisation du personnel, ce qui contribue à établir des comportements qui, en fin de compte, assureront la sécurité de tous. Le reconditionnement des instruments est un exemple de grande importance pour la gestion des risques par la définition et la vérification de procédures et de protocoles communs. S’agissant d’un processus composé de plusieurs étapes (nettoyage, désinfection, stérilisation, conditionnement et stockage), il doit toujours être introduit par une phase de formation au protocole et accompagné d’instructions sur les bonnes pratiques à suivre et les contrôles correspondants.
5. Équipements de protection individuelle (EPI)
La hiérarchie des contrôles classe les catégories de contrôle des risques du plus efficace au moins efficace, et les EPI constituent la dernière ligne de défense recommandée. Bien que les EPI constituent un mécanisme de protection fondamental, nous ne pouvons pas attendre d’eux qu’ils constituent notre seule défense et un mécanisme infaillible. Il est donc nécessaire qu’en plus de l’utilisation des EPI, toutes les autres mesures de contrôle des risques susmentionnées soient mises en œuvre. L’on entend souvent parler d’EPI, cet acronyme désignant toute protection individuelle générique. D’un point de vue réglementaire, cependant, il existe deux types de dispositifs différents : les Dispositifs Médicaux et les Équipements de Protection Individuelle. Les Équipements de Protection Individuelle (EPI) sont définis par le Règlement européen 425/2016 et ont pour fonction de protéger la personne qui les porte contre les risques pour la santé ou la sécurité. Dans un cabinet dentaire, il s’agit de gants anti-coupures, d’un masque de protection, d’une blouse imperméable et de lunettes de protection. Les Dispositifs Médicaux comprennent les prothèses dentaires et orthodontiques, les implants, les désinfectants, les fauteuils dentaires et les autoclaves. Tous les DM doivent être certifiés et conformes au nouveau règlement européen MDR. Contrairement aux dispositifs médicaux, les EPI sont donc conçus pour protéger le porteur contre les dangers. Après chaque patient, le masque et les gants doivent être remplacés. En outre, si un équipement de protection – DM ou EPI en l’occurrence – est visiblement sale, mouillé ou déchiré, il doit être remplacé.
Lorsque des patients contractent des maladies dans des cabinets dentaires, ces cas sont considérés comme des infections associées aux soins et comportent des conséquences pour les responsables qui sous-estiment parfois le contrôle des infections, y compris d’éventuelles sanctions financières.
La solution consiste donc à se tenir au courant des dernières réglementations et recommandations et à mettre en œuvre avec diligence tous les niveaux de la hiérarchie de contrôle des risques.
La prise de conscience des risques liés à ses activités professionnelles donne au professionnel une plus grande confiance dans la gestion des pratiques cliniques. L’analyse des risques met en évidence les opérations les plus susceptibles d’être répétées pour obtenir le résultat, en suggérant des rectifications possibles et en soulignant la nécessité d’éliminer les comportements potentiellement nuisibles (en termes économiques, esthétiques ou physiques) envers le patient ou le cabinet lui-même.




